女性医学は女性の特有な心身にまつわる疾患を主として予防的観点から取り扱うことを目的とした学問領域です。その対象とする主なものに更年期があります。
 更年期とは?閉経とは?
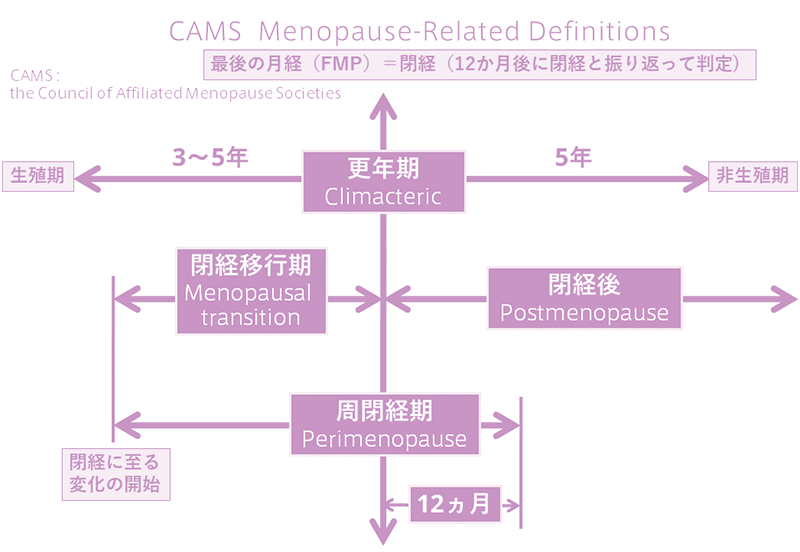
更年期とは?閉経とは?更年期とは妊娠可能な人生の時期から妊娠不可能な人生の時期への移行する期間のことを指します。一方で閉経とは、月経が完全に止まってしまう現象そのものを指し、1年以上生理(月経)が来ないことを確認してはじめて閉経と言え、1年前の最後の月経があった年齢をその人の閉経年齢と言います。
一般的に更年期とは、閉経を中心とした前後5年の約10年間のことを指します。日本人の平均的な閉経年齢は約50歳であるため、具体的には45歳から55歳くらいまでを更年期と呼ぶことが多いですが、閉経年齢には個人差があり、45歳から56歳までに80%の女性が閉経するため、更年期は40~60歳までにおさまると考えられております。
ただし、最近は世界的には更年期という言葉は余り使われず、閉経移行期または周閉経期と閉経後という区分をしています。閉経移行期や周閉経期の始まりは、月経不順が始まったところからです。それまで、順調だった月経がいつ来るのかわかりにくくなった時点が更年期の始まりと考えると正確です。
一方で、子宮や卵巣の病気で、月経があるうちに受けた手術で月経が止まってしまった方の場合は、卵巣機能に関係する卵胞刺激ホルモンや女性ホルモンであるエストロゲンの濃度を血液検査で測り、診断します。
 更年期症状と更年期障害の違いについて
更年期症状と更年期障害の違いについて更年期に現れる多種多様な症状の中で、器質的変化に起因しない症状を更年期症状と呼びます。簡単に言うと、更年期を迎えて初めて経験する症状のうち、他の病気(例えば甲状腺機能亢進症など)が原因で無いことがはっきりしている場合に、更年期症状と呼びます。
具体的には、ホットフラッシュと呼ばれる、のほぜ・ほてりや発汗過多などの代表的症状に加え、関節痛や筋肉痛などの整形外科的症状、イライラや抑うつなどの精神症状、動悸・胸部圧迫感などの循環器症状、めまい、耳鳴りなど耳鼻科的な症状、冷えを主体とした東洋医学的な症状、頭痛や物忘れなど神経内科的症状、腹痛や腹部膨満感などの消化器症状、皮膚のかゆみや外陰部・膣の乾燥感などの皮膚症状、頻尿などの泌尿器科的症状、性交痛などセクシャリティーに関わる症状など多種多様な症状があります(表1)。まさに症状のデパートです。
更年期症状は、軽いものから重いものまであります。また同じ程度の症状でも、不快に感じない方から、極めて苦痛を感じる場合まであります。これら症状をもっている方が、「仕事や家事などの日常生活に支障をきたす」と感じる場合に更年期障害と呼び、医療・治療の対象となります。

更年期女性に認められる症状
下記(日本女性医学学会HP)もご参照下さい。
http://www.jmwh.jp/n-yokuaru.html
- 更年期障害の治療法
- ホルモン補充療法(HRT)
- 更年期障害の主たる原因の一つは閉経に伴う女性ホルモンであるエストロゲンの減少であるため、エストロゲンを補充するホルモン補充療法は更年期障害に有効です。健康な女性では問題ありませんが、既にもっている病気の種類によっては、HRTが出来ない方もいらっしゃいます。
- 漢方薬
- 特に冷えや抑うつ、不安などの精神症状を伴う更年期障害に漢方薬が有効であることが示唆されています。主に用いられる薬剤として三大漢方薬と呼ばれる当帰芍薬散、加味逍遙散、桂枝茯苓丸があります。
- 向精神薬
- 精神症状のみならず、ホットフラッシュなどを軽減すると言われています。睡眠薬、抗不安薬を併用する場合もあります。
 更年期からの健康管理
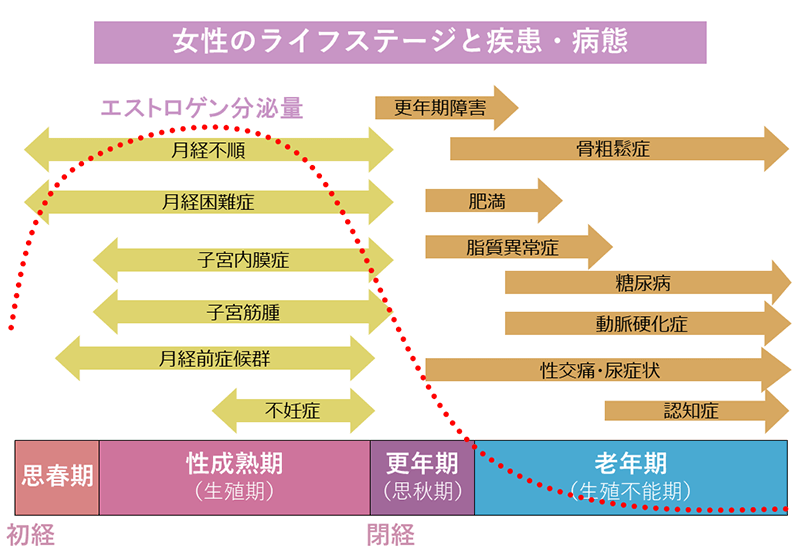
更年期からの健康管理女性のライフステージと疾患・病態について模式図を示しました。男性と異なり女性の生涯における疾患分布は更年期で大きく変化します。これらも広く網羅しようという考えが女性医学という立場です。更年期・老年期に関わる疾患の中で、特にエストロゲンの欠乏と強く関係しているのが骨粗鬆症と動脈硬化症です。
 骨粗鬆(しょう)症について
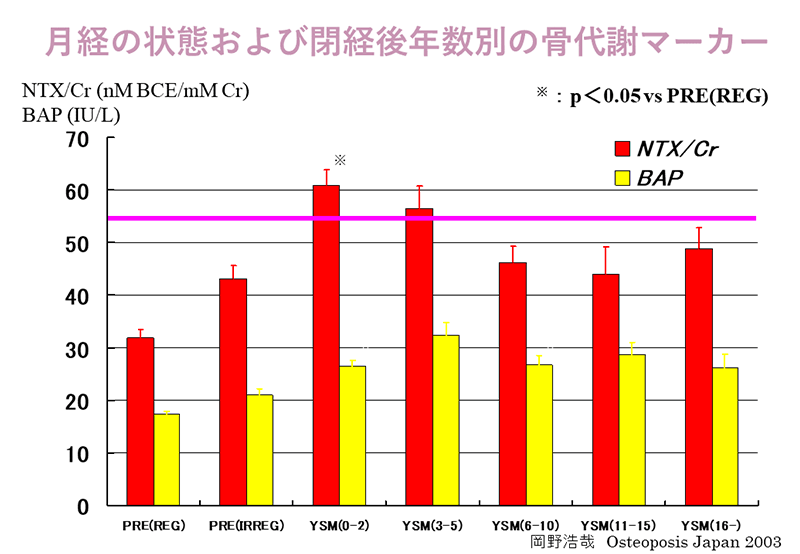
骨粗鬆(しょう)症について更年期には骨の代謝に関しドラマチックな変化が訪れます。エストロゲンの減少がその引き金となり、骨を壊す破骨細胞は活性化され寿命も延長し、骨を溶かす様々な作用が亢進します。その結果、骨は溶出を抑えることができず、その構造は脆弱なものとなってしまいます。臨床的には骨代謝マーカーの有意な上昇が閉経前の月経不順の時期より観察され(下図)、骨が溶けている指標である尿中NTXは閉経直後から数年間は平均で骨折リスクを示す54.3nMBCE/mMCrを上回ります。これは骨粗鬆症患者に限らず皆に訪れる現象です。
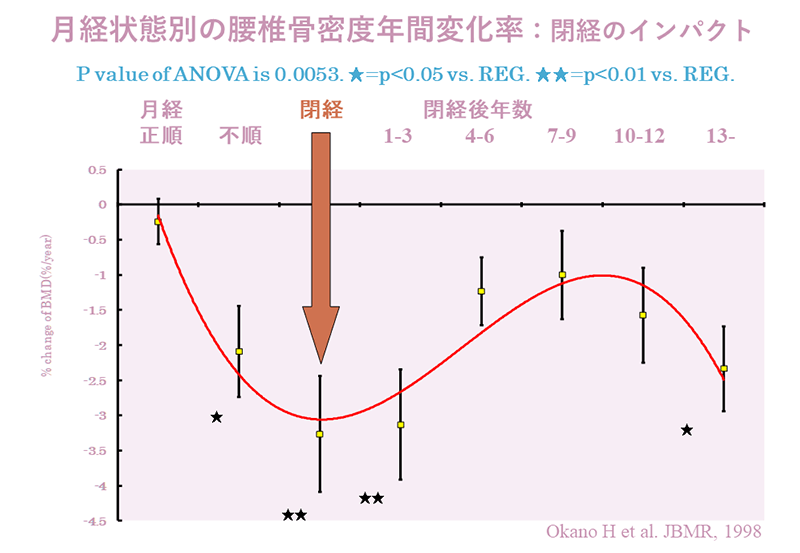
実際の骨の量(骨密度)はどの様に変化するのでしょうか?日本人において閉経前および閉経後年数別での年間骨量減少率を縦断的に調査した結果を下図に示します。背中が曲がってしまう脊椎圧迫骨折に関係する腰椎骨密度は閉経直前の月経不順な時期より年間2%の減少を示し、閉経から3年間は年間約3~3.5%の減少を示します。
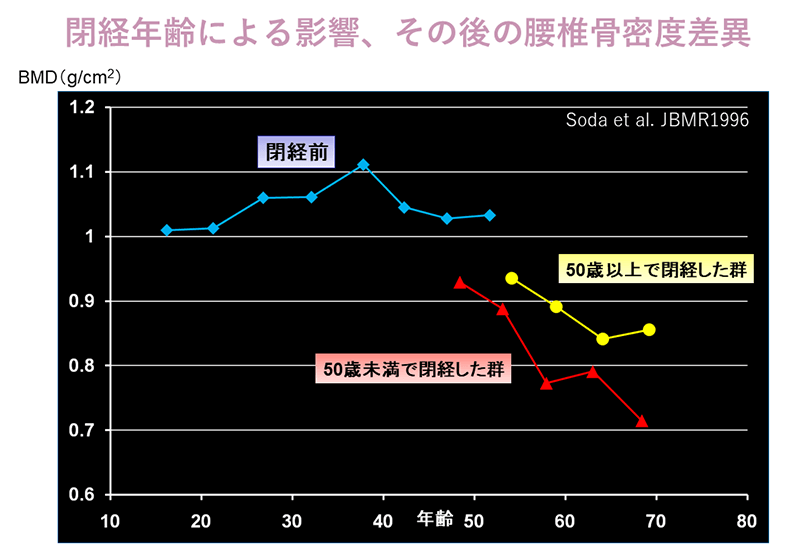
さらに下図では閉経年齢がその後の骨量に及ぼす影響を横断的調査で検討した結果です。50歳未満で閉経した場合と50歳以降に閉経した場合を比較すると、若年で閉経した群がその後も常に骨密度は低く70歳になっても差は明らかでした。閉経時の骨量とともに閉経年齢もその後の骨粗鬆症レベルまでの骨密度低下に対する重要なリスク因子であることが理解できます。
骨粗鬆症は、骨強度の低下を特徴とし、骨折リスクが増大しやすくなる骨格疾患です。骨強度の80%は骨密度で表されます。わずかな力で骨折を起こしてしまう脆弱性骨折を起こす前に予防が可能です。この外来では積極的に検査を行い、骨折予防に努めています。
 動脈硬化症について
動脈硬化症について更年期からの動脈は硬化の方向に進みます。具体的には体重増加からのメタボリック症候群、高LDL-Cおよび低HDL-C血症、耐糖能障害、血圧上昇などが強く影響しています。これらすべての変化に直接的または間接的にエストロゲン欠乏が関与しています。
動脈硬化進展過程において血管内皮障害は最も早期に出現します。血管内皮が障害されると血管平滑筋の増殖、凝固系・炎症・酸化などの亢進によりバランスが崩れ血管トーヌスや血管構造の破綻へとつながり、将来の心筋梗塞や脳梗塞と密接に関係します。血管内皮障害が出現した時点で加療を行えば、回復・改善の可能性があるため、周閉経期からのエストロゲン投与は動脈硬化予防効果が期待できると考えられています。
